遠山
次は「病診連携」について取り上げます。これは病院と診療所が連携し、1人の患者を2人の主治医で診ることです。患者さんと2人の医師の「3人4脚」ですね。
病診連携では、病院サイドは病院の外に目を向けることが必要です。また、診療所サイドは医学知識の研さんが必要です。この2つが合致すると、非常にいい連携になります。
病診連携では、病院サイドは病院の外に目を向けることが必要です。また、診療所サイドは医学知識の研さんが必要です。この2つが合致すると、非常にいい連携になります。
向井
病診連携は開業医にとっても、大切な結びつきです。70歳以上の人では、30%以上の人が慢性腎臓病を合併していて、開業医の外来にたくさんの慢性腎臓病の人が通院しています。
尿タンパクの多い人や中等度以上の人は腎臓専門の先生に診察していただく必要があり、森先生たちに紹介しています。症状が改善したら再び開業医が診ることになりますが、地域での医療連携はとても重要で、さらに進めるべきです。
現在、県立総合病院で「ふじのくにねっと」という情報通信システムを構築しています。病院にお願いした患者さんの検査結果を私たち開業医もパソコンで直接見られる仕組みです。病状がよく把握できてとても助かっています。
尿タンパクの多い人や中等度以上の人は腎臓専門の先生に診察していただく必要があり、森先生たちに紹介しています。症状が改善したら再び開業医が診ることになりますが、地域での医療連携はとても重要で、さらに進めるべきです。
現在、県立総合病院で「ふじのくにねっと」という情報通信システムを構築しています。病院にお願いした患者さんの検査結果を私たち開業医もパソコンで直接見られる仕組みです。病状がよく把握できてとても助かっています。
佐々木
腎臓病の人をかかりつけ医(開業医)が診ていると、患者さんも医師も慣れが出てきて、どうしても指導、治療に甘さが出てしまいます。専門医が改めて診て、治療や病気の状態の評価をするので「病診連携」はすばらしいことだと思います。
専門医への受診により、新たな病気が見つかることもあります。
専門医への受診により、新たな病気が見つかることもあります。
遠山
病院側の「病診連携」のメリットは何ですか。
森
腎臓病患者は余りにも多く、病院だけでは診ることはできません。
腎臓病の患者さんは自覚症状がありません。腎臓の悪さを自覚してもらうために、一度、腎臓の専門医が診るのもいいかもしれません。そうすれば、事の重大さに気付き、自己管理をしてくれるのではないでしょうか。
腎臓病の患者さんは自覚症状がありません。腎臓の悪さを自覚してもらうために、一度、腎臓の専門医が診るのもいいかもしれません。そうすれば、事の重大さに気付き、自己管理をしてくれるのではないでしょうか。
遠山
行政サイドから見て、病診連携はいかがですか。
岡村
ものすごく心強く感じます。私たちは腎臓の機能の低下している人に精密検査をとても勧めやすくなります。
アルブミンは体の材料となることに加え、水溶性ビタミンや脂肪酸などの栄養を体中に運ぶ大切なたんぱく質です。大切なものなので普通はほとんど尿中に捨てることはありません。
遠山
特定健診は、早期発見に役立っていますか。また、静岡市で血清クレアチニンを検査項目に入れた理由、経緯をお願いします。
岡村
国で決められている健診項目の中には、大事な尿検査がありますので、早期発見に役立ちますが、血液中の老廃物を検査し、腎臓の機能を見る「血清クレアチニン」が含まれていませんでした。そのため、静岡市の国民健康保険の特定健診の中に、ぜひ取り入れたいと思い、過去の健診結果をまとめ、尿検査だけでは腎臓機能が低下している人を見逃してしまうという結果を導き出し、この検査を加えることができました。
現在、腎臓機能が低下している人に対し、医療機関への受診をお勧めしています。また、高血圧、高血糖、高コレステロールなど、動脈硬化因子のある人は、腎臓の働きが悪くなる速度が速いので、腎臓の機能低下を食い止めるため、日常生活上のアドバイスを個別にしています。
現在、腎臓機能が低下している人に対し、医療機関への受診をお勧めしています。また、高血圧、高血糖、高コレステロールなど、動脈硬化因子のある人は、腎臓の働きが悪くなる速度が速いので、腎臓の機能低下を食い止めるため、日常生活上のアドバイスを個別にしています。
遠山
検査のポイントを教えてください。
佐々木
腎臓病でも1回の尿検査では尿タンパクが見られない例もあります。血清クレアチン値を確認することが必要です。糸球体ろ過量が50や40を切るような人に関しては、血清クレアチニン値を含めた血液検査を3―4カ月に1度程度すべきです。
腎臓病を進行させるコレステロール、血糖値、糖の平均状態を知るヘモグロビンA1C、尿酸も定期的な検査が不可欠です。
また、腎臓病の進行の指標「尿中アルブミン」の測定も必要ではないでしょうか。
腎臓病で糸球体ろ過量が40、50を切っている人はカリウムが上昇する可能性があるので、その検査も大切です。
腎臓病を進行させるコレステロール、血糖値、糖の平均状態を知るヘモグロビンA1C、尿酸も定期的な検査が不可欠です。
また、腎臓病の進行の指標「尿中アルブミン」の測定も必要ではないでしょうか。
腎臓病で糸球体ろ過量が40、50を切っている人はカリウムが上昇する可能性があるので、その検査も大切です。
遠山
慢性腎臓病と腎臓をコントロールできなくなったときに行う「血液透析」との関係について教えてください。
森
慢性腎臓病は糸球体ろ過量が60以下の人まで含めると、人口の13%に達します。特に注意が必要なのは人口の4%ぐらいの510万人です。
さらに腎臓が悪くなり、日本中で人工透析が必要になる人は30万人ぐらいですね。毎年、約3万5千人の腎臓が悪くなり、透析を始めるようになります。
健康診断で腎臓の異常が分かったときは、一度かかりつけの先生と相談してください。その時に血清クレアチニンも測り、腎臓の働きを見ます。ほかにも血圧、糖など危険因子を調べます。次にかかりつけ医は、総合病院の腎臓専門医に連絡し、詳しい診察を依頼します。
さらに腎臓が悪くなり、日本中で人工透析が必要になる人は30万人ぐらいですね。毎年、約3万5千人の腎臓が悪くなり、透析を始めるようになります。
健康診断で腎臓の異常が分かったときは、一度かかりつけの先生と相談してください。その時に血清クレアチニンも測り、腎臓の働きを見ます。ほかにも血圧、糖など危険因子を調べます。次にかかりつけ医は、総合病院の腎臓専門医に連絡し、詳しい診察を依頼します。
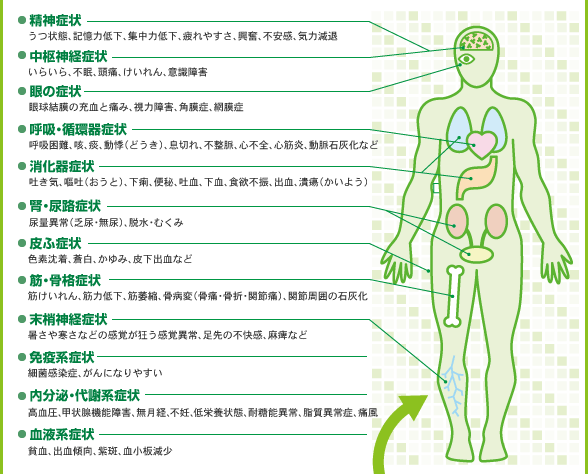
遠山
静岡市内で血液透析をしている人はどのくらいでしょうか。
森
人口の400人に1人ぐらいです。1800人程度と推定しています。
遠山
腎移植の現状を教えてください。
森
2010年に脳死者からの臓器移植法が改正施行されました。脳死者からの臓器提供は増えていますが、全体の提供件数は、まださほど伸びていません。臓器提供の機運の高まりにつながることを期待しています。
透析患者は約30万人ですが、年間の移植数は1200から1300例程度です。このうち1000件くらいは親族姻族の腎臓を移植します。日本では亡くなった人から腎移植を受けるケースは、年間200から220件くらいにとどまっています。腎移植を受けられなかった人は、透析しながらひたすら待つのです。
移植で生活の質はかなり上がるので、多くの患者が移植を待っています。
透析患者は約30万人ですが、年間の移植数は1200から1300例程度です。このうち1000件くらいは親族姻族の腎臓を移植します。日本では亡くなった人から腎移植を受けるケースは、年間200から220件くらいにとどまっています。腎移植を受けられなかった人は、透析しながらひたすら待つのです。
移植で生活の質はかなり上がるので、多くの患者が移植を待っています。
遠山
腎臓に優しい生活をして、予防するのがベストですね。


県立総合病院副院長
腎臓内科主任医長
森 典子さん

静岡市保険年金管理課参事
岡村 昌子さん

静岡市清水医師会理事
向井内科循環器科
クリニック院長
向井 英之さん

静岡市静岡医師会理事
佐々木内科循環器科院長
佐々木 玲聡さん

進行・SBS静岡健康管理
センター所長
遠山 和成さん



